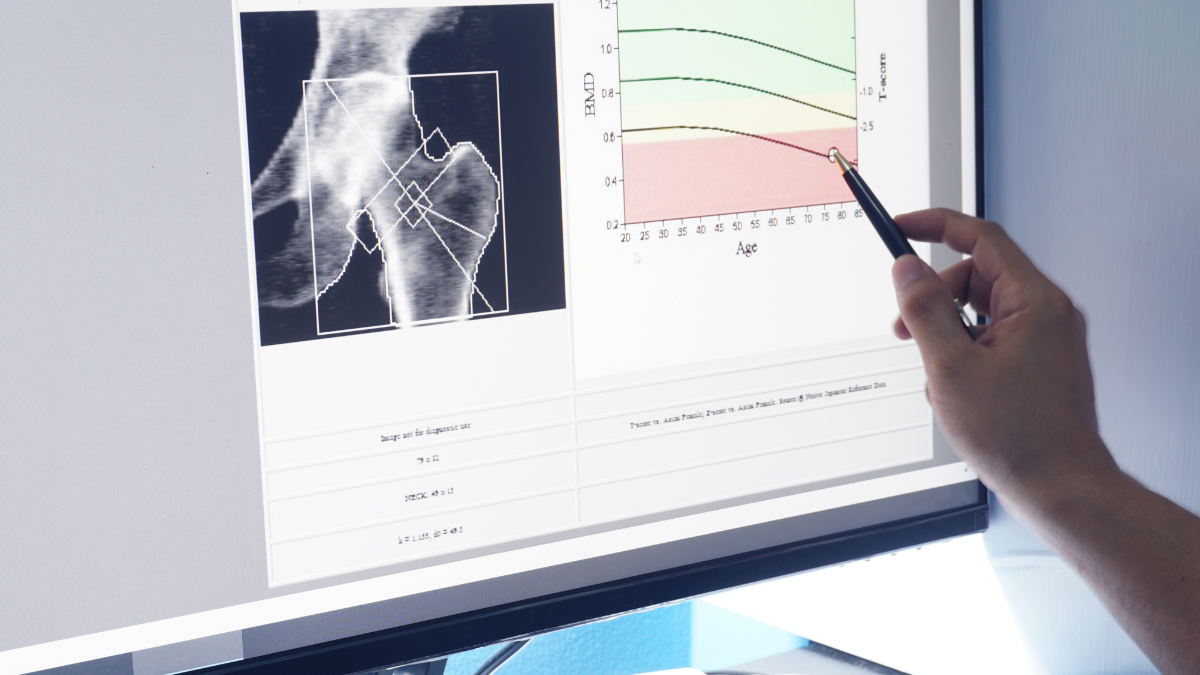
La Densitometria Ossea DXA (Dual-energy X-ray Absorptiometry), universalmente conosciuta come MOC (Mineralometria Ossea Computerizzata), è lo strumento diagnostico di eccellenza, riconosciuto come gold standard per la misurazione della densità minerale ossea (BMD). Il suo impiego è essenziale per la diagnosi di osteoporosi — definita dall’OMS con un T-score pari o inferiore a $\mathbf{-2,5}$ a livello del collo del femore — e per la valutazione del rischio di fratture da fragilità.
Per la salute scheletrica femminile, la DXA svolge un ruolo strategico in due fasi distinte: stabilire un basale di rischio prima della menopausa e valutare l’efficacia del trattamento nella fase post-menopausale. La corretta tempistica nell’esecuzione dell’esame è la chiave per la prevenzione e la gestione efficace dell’osteoporosi.
(Foto Shutterstock)
Diagnosi Precoce: La MOC come Sentinella in Premenopausa
L’osso raggiunge il suo picco di massa ossea (PBM) entro la terza decade di vita. La resistenza scheletrica futura dipende in larga misura da questo PBM e dalla velocità con cui la massa ossea viene persa successivamente. La premenopausa e la perimenopausa sono periodi cruciali, poiché la presenza di specifiche condizioni può indicare un PBM subottimale o un’accelerazione anomala della perdita ossea, ponendo la donna a un rischio elevato di sviluppare osteoporosi subito dopo la menopausa.
L’esecuzione della Densitometria Ossea DXA in questa fase, pur non essendo uno screening generalizzato, è fortemente indicata quando si rilevano fattori di rischio clinici maggiori che segnalano una carenza estrogenica o una patologia sistemica che impatta sulla BMD.
Fattori di Rischio che Indicano la DXA in Età Premenopausale:
La presenza di queste condizioni cliniche richiede una valutazione densitometrica (un valore di Z-score $\le -2,0$ è un campanello d’allarme nelle donne in premenopausa):
- Amenorrea Ipoestrogenica Prolungata: L’assenza di ciclo mestruale (amenorrea) per periodi superiori a 6 mesi in una donna in premenopausa è il segnale di una carenza di estrogeni, ormoni fondamentali per l’equilibrio tra riassorbimento e formazione ossea. Questa condizione, tipica di atlete agoniste, donne con anoressia nervosa o con disfunzioni endocrine specifiche, causa una significativa perdita di BMD e richiede l’esame per stabilire l’entità del danno e intervenire con misure correttive.
- Menopausa Precoce Accertata: Una storia clinica di menopausa prima dei 45 anni riduce drasticamente gli anni di protezione scheletrica garantita dagli estrogeni. La DXA è indispensabile per stabilire lo stato osseo di base e la necessità di una terapia sostitutiva o di altri trattamenti per il mantenimento osseo.
- Malattie Croniche e Terapie Osteopenizzanti: Diverse patologie sistemiche (come iperparatiroidismo, diabete mellito tipo 1, sindromi da malassorbimento come la celiachia, epatopatie croniche) influiscono negativamente sul metabolismo osseo. Allo stesso modo, l’uso cronico di farmaci come i corticosteroidi sistemici ad alte dosi ($\ge 5$ mg/die per $> 3$ mesi) è una causa maggiore di osteoporosi secondaria, indipendentemente dall’età. In questi casi, la DXA deve essere eseguita per ottenere un valore basale e monitorare l’andamento della BMD, permettendo di iniziare precocemente un trattamento protettivo.
Eseguire la MOC in premenopausa in questi contesti non serve a diagnosticare l’osteoporosi secondo i criteri dell’OMS (che usano il T-score), ma a identificare una BMD insolitamente bassa rispetto all’età (Z-score basso), permettendo di implementare misure preventive che possono prevenire l’insorgenza dell’osteoporosi in età avanzata.
Monitoraggio Strategico: La MOC come Strumento Terapeutico in Post-Menopausa
Con la cessazione della funzione ovarica e il conseguente declino dei livelli di estrogeni, si verifica una rapida accelerazione della perdita di massa ossea, che rende le donne in post-menopausa il gruppo a più alto rischio di osteoporosi e fratture.
In questa fase, la DXA svolge un ruolo di monitoraggio fondamentale, consentendo al clinico di:
- Verificare l’Efficacia della Terapia: Dopo una diagnosi di osteoporosi e l’inizio di una terapia farmacologica (es. bifosfonati, teriparatide, farmaci anti-riassorbitivi), la DXA è l’unico metodo oggettivo per misurare la risposta ossea. Il successo terapeutico si manifesta nella stabilizzazione o, idealmente, nell’aumento della BMD nel tempo.
- Valutare l’Aderenza Terapeutica: L’assenza di miglioramento, o una continuazione della perdita ossea nonostante il trattamento, può indicare un problema di aderenza del paziente alla terapia o una necessità di rivalutazione del regime farmacologico.
- Identificare la “Perdita Rapida” (Rapid Bone Loss): Il monitoraggio regolare aiuta a individuare quelle pazienti che continuano a perdere BMD a un ritmo accelerato nonostante la terapia, richiedendo un intervento clinico più aggressivo.
Determinare l’Intervallo Ottimale di Follow-Up
Il corretto intervallo tra un esame DXA e il successivo è cruciale. Non è un esame da ripetere ogni anno.
- Intervallo Standard (18-24 Mesi): Nella maggior parte dei casi, e in particolare dopo l’inizio di una terapia per l’osteoporosi, il controllo densitometrico non dovrebbe essere ripetuto prima di 18-24 mesi. Questo periodo è necessario per superare il rumore di fondo dello strumento (errore di misurazione) e per consentire che le modifiche indotte dalla terapia (che spesso aumentano la BMD di circa l’1-6% all’anno) raggiungano la Variazione Minima Rilevabile (LSC – Least Significant Change). Solo così il cambiamento registrato è statisticamente e clinicamente significativo.
- Monitoraggio Intensivo (12 Mesi): Un follow-up più ravvicinato, non inferiore a 12 mesi, è riservato a soggetti in condizioni di alto rischio di rapida perdita ossea. Ciò include l’inizio della terapia con corticosteroidi ad alte dosi, la presenza di iperparatiroidismi non controllati, o altre patologie che notoriamente causano un rapido deperimento scheletrico.
Per le donne in post-menopausa a basso rischio di frattura (T-score $>-1,5$) e con BMD stabile, l’intervallo può essere tranquillamente esteso fino a 5-15 anni.
Controindicazioni e Precisione Tecnica
La DXA è un esame sicuro, con una dose di radiazioni trascurabile. Le principali controindicazioni sono:
- Gravidanza: La DXA è controindicata nelle donne che potrebbero essere in stato di gravidanza.
- Interferenze Recenti: L’esame deve essere posticipato nei pazienti che hanno recentemente effettuato esami con mezzo di contrasto radio-opaco o sostanze radioattive (come una scintigrafia ossea), poiché possono falsare la misurazione della BMD.
È imperativo che l’esame venga eseguito sulle sedi scheletriche di riferimento (collo del femore e colonna lombare) da personale tecnico esperto e che l’interpretazione sia affidata a clinici formati in densitometria, in modo da garantire l’accuratezza e la precisione del dato.
Il Ruolo Strategico del Medico Curante
Il Medico di Medicina Generale (MMG) è la figura centrale in questo percorso. È suo compito intercettare tempestivamente le pazienti in premenopausa con fattori di rischio (come l’amenorrea ipoestrogenica o l’uso di steroidi) che necessitano di un esame basale.
In post-menopausa, il MMG coordina il monitoraggio, indirizzando le pazienti a un follow-up con DXA basato non sulla routine annuale, ma sul corretto intervallo clinico-scientifico (18-24 mesi). Solo un approccio basato sulla corretta stratificazione del rischio e sul monitoraggio personalizzato può ottimizzare l’uso della DXA e prevenire l’impatto devastante delle fratture osteoporotiche sulla qualità di vita.
Fonti
- World Health Organization (WHO). Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Report of a WHO study group. World Health Organ Tech Rep Ser 843:1-129.
- Rossini M, et al. Guidelines for the diagnosis, prevention and management of osteoporosis. Reumatismo. 2016 Jun 23;68(1):1-39.
- Shuhart C et al. Executive Summary of the 2023 Adult Position Development Conference of the International Society for Clinical Densitometry: DXA Reporting, Follow-up BMD Testing and Trabecular Bone Score Application and Reporting. J Clin Densitom. 2024 Jan-Mar:27(1):101435.
- Camacho PM et al. American Association of Clinical Endocrinologists/American College of Endocrinology Clinical Practice Guidelines for the Diagnosis and Treatment of Postmenopausal Osteoporosis-2020 Update. Endocr Pract. 2020 May. 26 (Suppl 1):1-46.
- Kendler DL et al. Repeating measurement of bone mineral density when monitoring with dual-energy X-ray absorptiometry: 2019 ISCD official position. J Clin Densitom 2019 22(4):489-500.
- Lewiecki EM. Update on bone density testing. Curr Osteoporos Rep 2005 3:136-42.